ТО-2. Диагностика DSG-7 и анализ скорости износа сцеплений. Тест-драйв Kia Cerato.

Сегодня съездил к дилеру для проведения ТО-2. Пробег на текущий момент 27500 км.
Двигатель 1.4 TSI масло больше не ест. Масложор прекратился на пробеге около 15000 км. Обкатался что ли?
Все остальные жидкости в норме, свечи в норме, подвеска идеальна, остаток передних колодок — аж целых 10 мм, что меня приятно удивило.
В очередной раз по акции сделал шиномонтаж за 1500 рублей, ну и как всегда дилер забрал резину на бесплатное хранение до весны.
Больше всего меня интересовало состояние моей коробки DSG-7. Она не сломалась, она работает. Мне было интересно снять показания по ходам штоков сцеплений и сравнить с предыдущими значениями для понимания того, как быстро изнашиваются фрикционные накладки.
Итак, для сцепления 1 на пробеге 6500 км:
Конечное положение муфты 1 — 24,68 мм
Положение муфты 1 при 100% передаче крутящего момента — 19,44 мм.
Запас хода для первого сцепления на тот момент: 5,24 мм.
Для сцепления 2 на пробеге 6500 км:
Конечное положение муфты 2 — 23,36 мм
Положение муфты 2 при 100% передаче крутящего момента — 18,9 мм.
Запас хода для второго сцепления на тот момент: 4,46 мм.
Повторные измерения проведены через 21000 км пробега. Коробка 90% времени работает в условиях города с пробками.
Итак, для сцепления 1 на пробеге 27500 км:
Конечное положение муфты 1 — 26,0 мм
Положение муфты 1 при 100% передаче крутящего момента — 20,4 мм.
Запас хода для первого сцепления на текущий момент: 5,6 мм.
Для сцепления 2 на пробеге 27500 км:
Конечное положение муфты 2 — 23,3 мм
Положение муфты 2 при 100% передаче крутящего момента — 18,8 мм.
Запас хода для второго сцепления на текущий момент: 4,5 мм.
Если сравнивать значения по запасу хода сцеплений "в лоб", то выходит, что они не только не износились, но и, наоборот, выросли. Похоже, что это — результат работы механизма компенсации износа.
По температуре: максимальный нагрев первого сцепления — 205 градусов, второго — 190. Эти значения были получены еще во время первой диагностики на пробеге 6500 км.
В любом случае, пока что поводов для беспокойства по поводу состояния коробки нет.
Пока Рапид был в сервисе, я зашел в соседний салон Киа и попросил тест-драйв на новом Церато, так как подумываю о смене машины.
Прокатился на машине с мотором 2 литра на 150 сил. В принципе, едет. И, хотя, разгон до 100 у нее заявлен почти такой же, как у Рапида, по ощущениям все не так радужно. Что несколько удивило — на спорт-режиме очень бодро едет с низов, но потом очень быстро вся прыть куда-то испаряется. В целом, запаса по динамике у нее меньше, чем у 1.4 TSI. Смутило, что двери у Церато какие-то легкие и не всегда закрываются с первого раза. Менеджер сказал, что это из-за уплотнителя, мол, на новой машине он еще не разработался. Мдааа… Пробег у тестовой машины, на которой я это наблюдал — почти 6000 км.
Кореец показался мне абсолютно средней машиной, в которой вроде бы есть все, что надо, но как будто нет души. Я бы не сказал, что качество сборки и материалов плохое, но когда я после Церато сел в Октавию в салоне Шкоды, то понял, что там качество просто лучше. Двери более четкие, что ли, и тяжелые. Недозакрытием из-за уплотнителя там даже и не пахнет. Прошу не думать, что я сравниваю машины по тому, как закрываются двери, но почему-то это запомнилось.
В итоге поймал себя на мысли, что мне жалко менять свой Рапид на Церато, хотя кореец считается классом выше. А вот Октавия меня зацепила больше. Да, турбина. Да, ДСГ. И все же, меня тянет именно к этой машине.
Я был приятно удивлен состоянием своей Рапида, не ожидал, что все окажется так хорошо.
Анализ дсг что это
Традиционный подход к процессу формирования диагностически связанных групп (ДСГ), соответствующий идее разработчиков системы ДСГ в США, основан на анализе фактических данных большого числа госпитализированных больных, включая клинический диагноз, пол, возраст, длительность и стоимость лечения.
Из всех перечисленных параметров именно длительность госпитализации испытывает на себе влияние практически всех учитываемых в процессе формирования данной системы факторов и используется в качестве критерия группировки случаев госпитализации.
Материал и методы
Материалом исследования послужила медицинская документация (истории болезней) выборочной группы больных, включающая случаи госпитализации в нефрологических отделениях медицинских центров «Армения» и «Сурб Григор Лусаворич» за 1989-1990, 1999-2000, 2008-2009гг.
В исследование были включены 559 историй болезней .
Ставились следующие задачи:
- влияние клинического диагноза на среднюю длительность лечения;
- половозрастные особенности больных;
- формирование диагностически связанных групп заболеваний нефрологического профиля.
Материалом обследования служил один законченный случай обращения пациента в стационар. Для анализа была разработана оригинальная экспертная карта (Анкета изучения случая заболевания), в которую из медицинской карты стационарного больного заносились все необходимые сведения о пациенте нефрологического отделения. Были использованы следующие методы: математической статистики с применением современных компьютерных программ – SPSS , эпидемиологический, экспертный и метод сравнительного анализа.
Результаты и обсуждение
Для определения средней длительности лечения (СДЛ) в зависимости от клинического диагноза на все многообразие клинических форм, в соответствии с Международной классификацией заболеваний десятого пересмотра (МКБ — 10), было объединено, основываясь на результатах статистической обработки данных и с учетом нозологического принципа, в 18 диагностических групп, а затем в 10 укрупненных диагностических групп.
Для большей оперативности и гибкости работы с ДСГ каждой основной диагностической категории (ОДК) были присвоены буквы армянского алфавита и нумерация шла начиная с N 0 1 в каждой ОДК. ДСГ заболеваний почек и органов мочевых путей была присвоена буква армянского алфавита « Ի ». Для каждой из 10 ДСГ была рассчитана средняя длительность лечения (СДЛ) за исследованные годы.
Определялась средняя арифметическая длительность пребывания в стационаре как генеральной совокупности , так и выборок по годам. Так как геометрическая средняя величина дает наиболее точный результат осреднения, была определена и среднегеометрическая величина длительности лечения.
Если сравнить СДЛ по исследуемым годам, то наибольшая длительность лечения приходится на 1999-2000гг (табл.1), несмотря на то, что в эти годы, по сравнению с 1989-1990гг и 2008-2009гг, приходилось наименьшее количество госпитализаций.
Таблица 1
Средняя длительность пребывания (в днях)
в стационаре (ассоциированная)
По всей вероятности на этом отразился тот факт, что из-за нехватки финансовых средств больные отказывались от стационарного лечения и обращались за стационарной помощью вынужденно, в крайне тяжелых состояниях.
Исходя из полученных результатов (табл.1,2), наглядно видна тенденция резкого снижения средней длительности пребывания больного в стационаре по годам.
Таблица 2
Средняя арифметическая длительность пребывания в стационаре по годам
Острая почечная недостаточность
Хроническая почечная недостаточность
Гидронефроз и камни мочевых путей
Амилоидоз, периодическая болезнь
Сосудистые заболевания почек
Токсические поражения почек
Воспалителные заболевания мочеточника, мочевого пузыря и мочеиспускательного канала
Патологии мочеиспускательного канала невоспалительного характера
Дистрофии (кисты, склероз, гипо- , гипер- и атрофии почки и др.)
Уропатии и нарушения иннервации
Аномалии органов мочевых путей
Стриктуры мочеиспускательного канала
Травмы, свищи мочевых путей и мочевых органов
Злокачественные, доброкачественные и новообразова ния неуточненного характера
Симтомы и признаки заболеваний почек и мочевых путей
Наименьшая СДЛ зарегистрирована за 2008-2009гг, что говорит о новых лечебно-диагностических и организационных подходах, которые были внедрены за последние годы в стационарные службы. Средняя длительность госпитализации существенно меняется (в пределах 30-80%, в зависимости от клинического диагноза).
Исходя из общих подходов лечебно-диагностического процесса, в составлении которого участвовали ведущие специалисты республики, и данных средней длительности лечения, 18 первоначальных ДСГ были объединены в 10 укрупненных групп и определена СДЛ для каждой группы. За СДЛ брались максимальные величины СДЛ за 2008-2009гг.
СДЛ за 2008-2009гг наиболее близки к международным данным, хотя по сравнению со сходными данными ДСГ-2010 США (табл.3), СДЛ в Армении больше. Единственная диагностически связанная группа заболеваний, где средняя арифметическая длительность лечения была ниже американских данных – острая почечная недостаточность. Это по-видимому связано с тем, что пациенты с этой патологией после установления диагноза переводились в реанимационные отделения, в нефроотделениях длительность их лечения невысокая.
Не удалось определить СДЛ для ДСГ, объединяющей стриктуры и невоспалительные заболевания мочеиспускательного канала из-за того, что такой диагноз в исследуемом материале нефрологических отделений не встретился за все эти годы. Злокачественные новообразования почек и мочевых путей за годы исследования также не были зарегистрированы. Из других новообразований встречается только аденома простаты. Больные с этой патологией лечились в нефроотделениях, в основном, по поводу хронической почечной недостаточности и пиелонефрита. СДЛ по новобразованиям не был определен из-за того, что в основном эти патологии лечатся или в урологических отделениях или ими занимаются онкологи. Гемодиализ проводится в специализированных отделениях по диализу. Но есть большая группа больных с ХПН, которая была госпитализирована в нефроотделение по поводу почечной патологии, а после переведена на диализ. Длительность госпитализации этих больных довольно высокая, т.к. даже после перевода на диализ они оставались на госпитализации, не становились амбулаторными больными, как принято в других странах, где госпитализируют лишь для подготовки к диализу. В США в 2010г средняя длительность подготовки больного к диализу составляла всего лишь 3,4 дня. У нас же (2009г) СДЛ по диализу (входит и подготовка и сами процедуры) достигает 20 дней (табл.3).
С помощью регрессионного анализа, использованного для оценки возрастных закономерностей изменения средней длительности пребывания в стационаре, установлено наличие зависимости между возрастом и средней длительностью госпитализации. Очевидно, что увеличение возраста больных, начиная с 16 лет (минимальный возраст) до 41 года, приводит к увеличению длительности пребывания в стационаре (от 4-5 до 108 дней). Максимальный пик приходится на возрастную группу 41-69 лет (от 137 до 100 дней, соответственно). В группе больных 80 и больше лет (1,5%) начинается уменьшение числа койко-дней до 8-10 дней. Учитывая, что возраст 16-17 лет встречался всего в 1,6% случаев, то для разработки ДСГ заболеваний почек и мочевых путей был установлен возраст — 18 лет и старше.
Анализ длительности госпитализации в зависимости от пола больных выявил, что различия в сроках пребывания в стационаре среди всех случаев составляют 8%. Также оказалось, что влияние фактора пола в каждой из 10 диагностических групп неоднородно и, в целом, невелико, что подтверждается результатами корреляционного анализа.
Учитывая то, что осложнения и сопутствующие заболевания удлиняли длительность лечения в среднем на 1,5-2 дня в некоторых ДСГ, были также созданы ДСГ с осложнениями (табл.3). В результате был получен окончательный вариант группировки случаев госпитализации, насчитывающий 17 различных ДСГ, дифференцированных по клиническому диагнозу, возрасту, сходности обследования и лечения и осложнениям.
Таблица 3
Окончательный вариант системы ДСГ по заболеваниям почек и мочевых путей
(нефрология) и длительность пребывания больного в стационаре
Система диагностически связанных групп в странах Евросоюза
С тех пор как Конгресс США в 1983 г. принял систему диагностически связанных групп (ДСГ) как способ оплаты больницам за пациентов, лечение которых покрывается «Медикэр» (государственная страховая программа), этот метод оплаты постепенно стал основным средством возмещения расходов больниц в большинстве промышленно развитых стран. Тем не менее цели, лежащие в основе внедрения и развития, а также конкретные особенности систем ДСГ значительно различаются в разныхстранах. В этой статье дан всесторонний обзор основных вопросов, которые касаются систем ДСГ и их сравнительного анализа в разных странах. Информация касается целей и причин внедрения данной системы, описания ее основных составных блоков и подходов к внедрению.
В данной статье также кратко обобщаются пока ограниченные эмпирические данные о влиянии DRG на эффективность использования ресурсов больниц и качество медицинской помощи. Более подробные исследования проводятся в рамках проекта EuroDRG (www.eurodrg.eu), который сравнивает системы ДСГ, издержки, эффективность и качество медицинской помощи в европейских странах, применяющих способ возмещения медицинской помощи по ДСГ, а также анализирует перспективы создания скоординированной или единой европейскойсистемы ДСГ.
Цели использования систем диагностически связанных групп
Повышение прозрачности – сравнение производительности
Таким образом, считается, что система ДСГ повышает прозрачность показателей работы поставщика медицинских услуг (больницы), в том числе потребления им ресурсов. Раньше регуляторы, страхователи и другие плательщики медицинской помощи очень мало знали о внутренних процессах, происходящих в учреждениях здравоохранении, и, как следствие, не имели возможности проводить сравнения. Таким образом, концептуально одним из основных преимуществ ДСГ является то, что эти системы предлагают некие рамки для точной оценки расходов на лечение конкретного пациента с учетом наблюдаемых и измеряемых характеристик последнего. Аналогично ДСГ-системы могут использоваться для оценки других аспектов – производительности, качества или эффективности деятельности больниц. Ключевой технической задачей для всех этих целей является проведение адекватных сравнений между больницами с учетом различных факторов, например, характеристик пациента, а также определенных переменных условий, таких как заработная плата.
Влияние на эффективность – оплата и распределение ресурсов
Подход, основанный на оплате больницам за объем оказанных услуг, который ранее, до внедрения ДСГ, использовался в Соединенных Штатах, считался неадекватным и дорогим, поскольку он позволял больницам оказывать ненужные или малоэффективные медицинские услуги и выставлять за них счета. Система ДСГ привлекла внимание управленцев в первую очередь потому, что она позволила сдерживать расходы на больницы. В этом контексте был введен термин «перспективные выплаты» (как противопоставление ретроспективному характеру оплаты за уже оказанные услуги).
В Европе до введения ДСГ существовали другие способы оплаты поставщиков медицинских услуг – глобальные бюджеты (общий бюджет на год) и выплаты по принципу per-diem (за день нахождения пациента в клинике). Таким образом, отправная точка внедрения ДСГ в Европе – другая: не столько сдерживание расходов, сколько справедливость и эффективность в распределении ресурсов, а также уточнение перспективности, поскольку ДСГ в отличие от глобального бюджета корректируются по объему пациентов. Сначала в США, а позднее во многих европейских странах системы типа ДСГ хорошо соответствовали парадигме разработки государственной политики согласно общим экономическим принципам, поскольку их можно было использовать для финансового давления, чтобы стимулировать эффективное использование ресурсов и тем самым имитировать товарные рынки, производящие услуги с минимальной маржинальной доходностью.
Однако эта роль ДСГ требует тщательно сбалансированных стимулов, а также методологически четкой системы (например, контроля качества медицинской помощи – КМП).
Поддержка процесса управления больницами и отчетности врачей
Основные компоненты систем диагностически связанных групп
Рисунок 1. Основные компоненты систем диагностически связанных групп
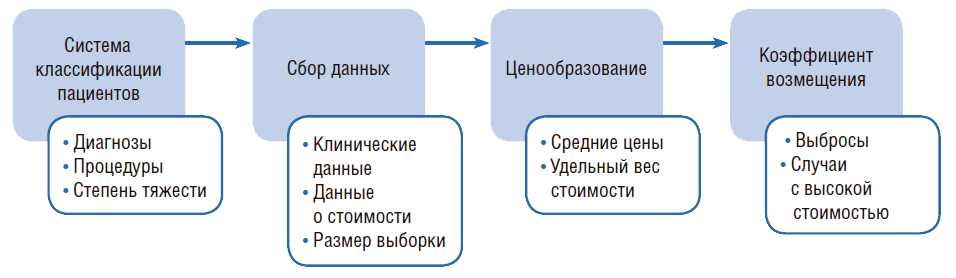
Определение больничных продуктов (услуг)
Больничные услуги изначально были основаны на ограниченном наборе клинических признаков (диагнозы и несколько хирургических процедур) и демографических данных (возраст, пол), а также мерах потребления ресурсов (стоимость, продолжительность пребывания в больнице). Дальнейшие усовершенствования ДСГ, особенно системы, разработанной в Австралии и впоследствии внедренной в Германии, а также последующие разработки в Европе, например, во Франции или Нидерландах, уделяли больше внимания видам процедур, используемых во время пребывания пациента в больнице, и тяжести диагноза.
Группы в таких системах по существу больше не формируются по диагнозу, они привязаны к объему потребления ресурсов и тяжести заболевания, поэтому, например, в Нидерландах они справедливо названы группы «диагноз–лечение».
Тогда как системы, разработанные в США, делают различие между категориями пациентов только по критерию без сопутствующих заболеваний и с таковыми. Французская система, например, использует 4 уровня тяжести, а немецкая даже 9 для некоторых ДСГ. Технически этот процесс весьма сложен, поскольку группирование должно быть клинически и экономически значимым.
Клинические случаи, отнесенные к одной группе, должны формировать различимый объект, основанный на диагнозе и лечебных процедурах. Последние важны для измерения и документирования клинической деятельности таким образом, чтобы это было понятно тем, кто работает с данной информацией, т.е. врачам и медсестрам, и для облегчения контроля качества. С экономической точки зрения лечебные процедуры в пределах одного ДСГ должны характеризоваться однородными затратами, особенно если система используется для оплаты. Разработка системы классификации пациентов требует не только систем кодирования диагнозов и процедур и четко разработанной методологии учета расходов, но и фактических данных из всех или некоторого числа больниц, использующих эти коды и методологию. Поэтому страны, внедряющие системы ДСГ, часто заимствуют однородные группы и систему кодирования из другой страны, часто из США, даже несмотря на то, что она не отражает особенности их практики.
Позже они адаптируют ее, используя собственные данные. Однако во многих странах данные о расходах по конкретным случаям неточные, поскольку системы учета затрат в больницах развиты плохо. Поэтому в странах с менее зрелыми системами ДСГ часто используют подробные клинические данные для отнесения того или иного случая к однородной группе с одинаковым потреблением ресурсов.
Оценка (взвешивание) результата или определение стоимости
На рис. 2 показана взаимосвязь между детерминантами стоимости пребывания в больнице и их идеальной адаптацией в системе ДСГ, работающей с взвешенной стоимостью. На практике большинство ДСГ-систем принимают во внимание некоторые организационные различия и предоставляют дополнительные ресурсы, например для обучения студентов или определенной специализации. В нескольких системах, однако, корректировка ставок возмещения расходов применяется для внешних факторов, не зависящих от больниц, таких, как различия в региональных уровнях заработной платы или капитальных затрат. Заметными исключениями являются индекс заработной платы «Медикэр», который регулирует различия в уровне заработной платы в здравоохранении с помощью коэффициента, отражающего относительный уровень больничной заработной платы в данном географическом районе по сравнению
со средним значением по США, а также фактор рыночных сил (MFF) в Англии, который выравнивает колебания цен и учитывает различия в ценах на землю и недвижимость.
Рисунок 2. Регулировка ДСГ-системы и определение больничной стоимости

Стимулы и диагностически связанные группы
В большинстве стран больницы относятся к государственным или частным некоммерческим организациям, в которых труд медицинских работников оплачивается на основе заработной платы. В этих условиях конкуренция между больницами ограничена. Есть предположение, что ДСГ увеличивают стимулы для предоставления более эффективных для лечения пациентов услуг. Однако ДСГ также могут стимулировать непреднамеренное поведение, например, широко известны примеры ранней выписки из больницы пациентов, которым может грозить кровотечение (чтобы госпитализировать следующего пациента). Таким образом, успех любой системы ДСГ в конечном итоге зависит от баланса между производительностью и социальными целями. Как уже отмечалось, главной желаемой целью ДСГ является стимулирование больниц к эффективному использованию ресурсов, поскольку возмещение больничных затрат связано как с объемом случаев, так и с конкретной фиксированной оплатой каждого случая. В результате предполагается, что врачи будут иметь стимул для минимизации ресурсов, используемых на каждый случай из ДСГ. Однако системы ДСГ могут провоцировать и другое непреднамеренное поведение поставщиков услуг. Оно включает 2 основных аспекта: качество предоставляемых медицинских услуг и документация о предоставлении услуг. Степень, в которой ДСГ мотивируют преднамеренное или непреднамеренное поведение и общий нетто-эффект в отношении стоимости и качества нельзя определить концептуально, поскольку они сильно зависят от контекста и практической реализации, поэтому они должны рассматриваться в конкретных условиях.